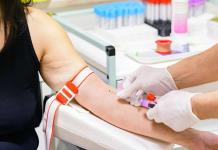
Madrid, España.
La enfermedad de Parkinson (EP) es el segundo trastorno neurodegenerativo en frecuencia después del Alzheimer y pertenece a los llamados trastornos del movimiento.
Diagnóstico y síntomas tempranos en la enfermedad de Parkinson
La etiología es multifactorial. La prevalencia es aproximadamente de un 0,3% en la población general, llega al 2% en mayores de 60 años y es superior al 4% en mayores de 80, con una incidencia estimada de entre ocho y 18 casos por cada 100.000 personas al año.
El diagnóstico en la actualidad es fundamentalmente clínico, y precisa de revisiones periódicas para su confirmación y para descartar la posibilidad de algún otro tipo de parkinsonismo degenerativo.
Para entender el Parkinson más allá de las cifras, hay que mirar hacia la "sustancia negra" del cerebro, donde el Dr. James Parkinson describió la enfermedad en 1817 como la "parálisis agitante", al observar por primera vez esa desconexión entre la voluntad y el movimiento.
Como explica el neurocientífico y divulgador Facundo Manes, esta patología no es solo un fallo muscular, sino una pérdida progresiva de neuronas que producen dopamina. Sin este mensajero químico, los circuitos que coordinan la fluidez de nuestras acciones se apagan lentamente, dejando al cuerpo en una especie de resistencia constante contra sí mismo.
El diagnóstico requiere tiempo y observación meticulosa. El Dr. Gurutz Linazasoro, un referente en el estudio de esta enfermedad, suele insistir en que el Parkinson es "mucho más que un temblor".
De hecho, el diagnóstico llega a menudo cuando ya se ha perdido cerca del 60% de las neuronas dopaminérgicas.
Por eso, la medicina actual pone el foco en los síntomas invisibles: la pérdida del olfato, el estreñimiento o los trastornos del sueño, que actúan como centinelas que avisan de la enfermedad años antes de que aparezca la primera dificultad al caminar.

Foto: EFE
Jornadas de actualización clínica y retos asistenciales en Madrid
Unas recientes jornadas centradas en la actualización clínica y en la mejora de la atención a las personas con esta enfermedad en las que especialistas e instituciones informan sobre el presente y futuro del párkinson.
Profesionales de neurología, responsables institucionales y representantes de la asociación para abordar los tratamientos disponibles, las terapias que están por llegar y los principales retos asistenciales.
El encuentro, que tuvo lugar en el Auditorio de CaixaForum de Madrid, reunió a profesionales sanitarios, representantes institucionales y miembros de la asociación para analizar el presente y futuro del abordaje de esta enfermedad neurológica crónica que afecta aproximadamente a 160.000 personas en España.
Allí se abordaron distintas cuestiones relacionadas con la actualización terapéutica, la atención integral y los retos asistenciales que siguen condicionando la calidad de vida de las personas con párkinson.
“Los avances terapéuticos están abriendo nuevas oportunidades en el abordaje de la enfermedad, pero esos avances deben ir acompañados de una atención especializada, coordinada y adaptada a las necesidades de cada persona. Solo así podremos transformar el conocimiento clínico en una mejora real de la calidad de vida de las personas que conviven con el párkinson”, afirma José María Sáez, presidente de la Asociación Parkinson Madrid, quien inauguró este encuentro.

Foto: EFE
En su intervención, Sáez trasladará a las autoridades sanitarias presentes una serie de demandas clave para mejorar la atención sanitaria a las personas con párkinson.
La asociación subraya que su principal demanda es que todas las personas afectadas por la enfermedad de Parkinson sean atendidas por profesionales de neurología y enfermería especializados en trastornos del movimiento.
“Es imprescindible que existan unidades o consultas a las que se pueda acudir de forma rápida y flexible en caso de situaciones de urgencia relacionadas con la enfermedad”, asegura el presidente de esta entidad.
El presidente de la Asociación Parkinson Madrid defendió la importancia de avanzar en una planificación asistencial ordenada y sostenible.
“Un buen diagnóstico y una planificación ordenada son la garantía para organizar y optimizar la asistencia con los menores costes posibles de contratación asistencial y, en cualquier caso, para lograr una incorporación eficiente y lógica”, concluyó Sáez.
- El Dr. Juan Pablo Romero, neurólogo de la Unidad de Daño Cerebral del Hospital Beata María Ana y profesor de la Facultad de Medicina de la Universidad Francisco de Vitoria y la Dra. Beatriz De la Casa Fages, neuróloga de la Unidad de Trastornos del Movimiento del Hospital General Universitario Gregorio Marañón fueron los encargados de impartir las conferencias sobre las novedades terapéuticas que se llevarán a cabo durante la jornada.
Durante el acto se también se entregó los galardones anuales que reconocen la labor de personas y entidades comprometidas con la visibilización de la enfermedad y con el acompañamiento a quienes conviven con ella.
“El Día Mundial del Párkinson representa una oportunidad para situar esta enfermedad en el centro de la conversación social y recordar que su impacto va mucho más allá del ámbito clínico”, asegura José María Sáez.
En este sentido, el presidente de la Asociación Parkinson destacó que “esta fecha también debe servir para reconocer a las personas con párkinson, a sus familias y a quienes las acompañan cada día, así como para seguir promoviendo una mayor comprensión de una realidad que continúa siendo poco conocida en muchos aspectos”.
La vivencia del paciente es quizás la parte más compleja de este proceso.
No se trata solo de lentitud de movimientos, sino de la "cara de máscara" o hipomimia, que oculta las emociones del paciente tras una expresión rígida. Diversos estudios publicados subrayan que este aislamiento gestual puede llevar a una desconexión social profunda.
El paciente siente y entiende igual que siempre, pero su "interfaz" con el mundo se ha vuelto lenta, lo que requiere una paciencia infinita para su entorno.
En cuanto al tratamiento, el estándar de oro sigue siendo la levodopa, un fármaco que supuso una revolución desde los 60. Sin embargo, médicos expertos en trastornos del movimiento suelen recordar que la pastilla es solo una parte del rompecabezas.
La plasticidad cerebral, esa capacidad del cerebro para adaptarse, se estimula mediante el ejercicio físico aeróbico y el baile, actividades que han demostrado en ensayos clínicos
ser tan cruciales como la medicación para mantener la autonomía y frenar la progresión de los síntomas motores.
El futuro del Parkinson ya no se trata de dar el mismo tratamiento a todos, sino de entender la genética y el estilo de vida de cada individuo.
Mientras la cura definitiva llega, el enfoque humano dicta que el paciente no es su enfermedad, sino una persona que, con el apoyo multidisciplinar adecuado, puede seguir llevando una vida con propósito y dignidad.
- Una buena parte de la información médica facilitada por chatbots es inexacta e incompleta - 25 abril, 2026
- Regreso a 2006: la generación Z resucita el “Indie Slaze”- 25 abril, 2026
- ADN: de la doble hélice a la revolución del CRISPR- 25 abril, 2026
 UDGTV
UDGTV Radio UdeG
Radio UdeG